- 2023年11月4日
- 2025年3月20日
睡眠時無呼吸症候群(SAS)は糖尿病などの生活習慣病に悪さをするの?
「なぜ睡眠時無呼吸症候群を診断し、治療する必要があるのか?」という疑問を、当クリニックのブログをご覧いただいている方の中にもお持ちの方がいらっしゃるかもしれません。

そこで今回は、睡眠時無呼吸症候群と生活習慣病(糖尿病や高血圧症など)の関係についてお話させていただきます。
睡眠時無呼吸症候群は、いびきや無呼吸が原因で睡眠の質が低下し、日中に眠気や疲労感が出やすくなる病気です。この眠気が原因で交通事故を起こす例が多く、睡眠時無呼吸症候群を有する患者さんは、そうでない方と比べてそのリスクが約2.4倍に上昇するとの報告があります。(https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2792976)
また睡眠時無呼吸症候群は、慢性的な睡眠の質の低下により、ストレスを引き起し、生活習慣病(糖尿病や高血圧症など)の発症や悪化に関与することがあります。そのため、今回は生活習慣病と睡眠時無呼吸症候群との関連について、詳しくお話させていただきます。
まず、当院の院長が専門とする糖尿病と睡眠時無呼吸症候群の関係についてお話しさせていただきます。糖尿病は、睡眠時無呼吸症候群の有無やその治療に大きく影響を受けることがあります。実際、健康な人々と比較すると、睡眠時無呼吸症候群を持つ人は糖尿病を発症するリスクが約1.4倍高いという研究結果が報告されています。(https://pubmed.ncbi.nlm.nih.gov/28527878)
その理由は、慢性的な睡眠不足によるストレスが関与しているためです。このストレスが交感神経を刺激し、交感神経節や副腎髄質からカテコラミン(アドレナリンやノルアドレナリンなど)の分泌を促進するからと考えられています。
このカテコラミンは、血糖値を下げるホルモンであるインスリンの分泌を抑制します。さらに、脂肪細胞からの脂肪分解が促進され、血液中に遊離脂肪酸が増加することでインスリン抵抗性が高まり、その結果として血糖値が上昇します。したがって、睡眠時無呼吸症候群を適切に治療しない場合、糖尿病のリスクが増加し、糖尿病患者さんでは血糖値のコントロールが難しくなる可能性があります。
また、糖尿病患者さんは睡眠時無呼吸症候群の合併症にかかりやすいという研究結果があります。2010年にアメリカで発表された研究によれば、糖尿病患者さんの約77%が睡眠時無呼吸症候群を発症し、また約38%の方が中等症以上の睡眠時無呼吸症候群との報告があります。(https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2830401)
さらに、2012年にイギリスで行われた研究でも、2型糖尿病患者さんの約65%が睡眠時無呼吸症候群を発症し、また26%の方が中等症以上と報告しています。(https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3443800)
このように、糖尿病と睡眠時無呼吸症候群は密接に関連しており、どちらかの疾患が存在する場合、他方の疾患の有無を調べることが重要です。さらに、両方の疾患を併発している場合、糖尿病と睡眠時無呼吸症候群の両方を適切に治療することが不可欠です。
次に、高血圧症と睡眠時無呼吸症候群についてお話させていただきます。これらの疾患も密接に結びついており、高血圧症の患者さんの中で50~60%が睡眠時無呼吸症候群を発症しており、逆に睡眠時無呼吸症候群の患者さんの30%以上が高血圧症を併発しているとの報告があります。(https://erj.ersjournals.com/content/27/3/564.long)
この関連についても睡眠の質の低下に伴うストレスが関与しており、先ほど説明したカテコラミンの増加が血管収縮を引き起こし、これが血圧上昇に関与します。また、無呼吸により体内の酸素濃度が低下すると、心臓は動脈に酸素を送るためにより活発に働くことも血圧上昇に影響します。
そして、このような状態を長い間放置すると、やがて心臓が疲れてしまい心不全の発症リスクも高まります。慢性心不全の患者さんでも、約30~50%の方が睡眠時無呼吸症候群を合併しているとの報告もあります。また心房細動の合併も多く、健康な方と比較すると心房細動を発症するリスクが約2.6倍という報告があります。(https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4824932)
さらに、睡眠時無呼吸症候群は糖尿病や高血圧症だけには留まらず、脳卒中、大動脈解離、大動脈瘤、肺高血圧症、慢性腎臓病、うつ病、突然死などのリスクにもなります。したがって、睡眠時無呼吸症候群を疑った場合は、検査を受けて診断することが非常に重要です。
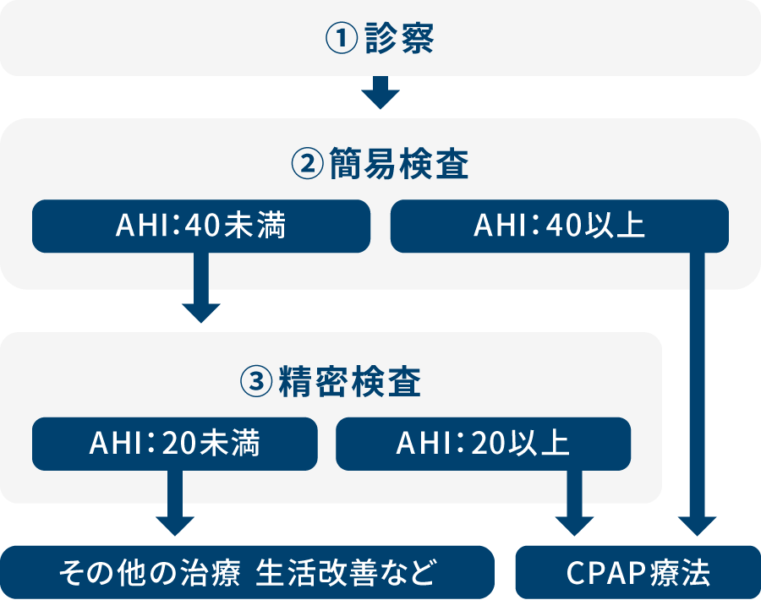
当クリニックでは、睡眠時無呼吸症候群の簡易検査と精密検査(PSG:ポリソムノグラフィー)を行っております。医師の診察により睡眠時無呼吸症候群の疑いがある場合、簡易型アプノモニターによる検査をお勧めします。
簡易検査を受けられる場合は、検査会社よりご自宅に医療機器(ウォッチパット)を配送いたします。医療機器がご自宅に到着しましたら、それを一晩装着していただき、翌日以降にそれを検査会社に送り返していただきます。
この簡易検査の結果に基づき、AHI(1時間あたりの無呼吸と低呼吸の平均回数)が40以上の場合、CPAP(持続陽圧呼吸療法)による治療が必要な睡眠時無呼吸症候群と診断されます。ただし、AHIが20以上40未満の場合は、精密検査(PSG)が必要となり、その検査でAHIが20以上であればCPAPの適応となります。
睡眠時無呼吸症候群の診断と治療については、当クリニックのホームページの「睡眠時無呼吸症候群」 に詳細を掲載しておりますので、ぜひご覧いただければと思います。
最後になりますが、睡眠時無呼吸症候群の有無を自己診断するのは難しいです。周囲の方々からの指摘や医師から検査を勧められた場合は、ぜひ一度検査を受けることをお勧めします。
