- 2026年3月24日
- 2026年3月21日
2026年3月に保険適用となった新しい高血圧治療「腎デナベーション」とは?
中野駅前内科クリニック 糖尿病・内分泌内科院長の大庭健史です。中野区で生活習慣病や内分泌疾患(甲状腺疾患など)を専門に診療しています。
今回は、あまり知られていない高血圧症の新しい治療法である「腎デナベーション(Renal Denervation:RDN)」について、内分泌代謝科専門医の立場から詳しく解説します。
この治療法は、日本では2026年3月に保険適用となったばかりで、これまで複数の降圧薬を使用しても血圧が十分に低下しない患者さんに対する、新たな治療選択肢として注目されています。
高血圧症は、脳卒中や心筋梗塞の重要なリスク因子であり、長期的な管理が必要な疾患です。一方で、薬物療法のみでは十分なコントロールが得られないケースも少なくありません。こうした背景の中で登場したのが、腎デナベーションです。
腎デナベーションとはどのような治療か
腎デナベーションは、腎動脈の周囲に存在する交感神経をカテーテルで焼灼(しょうしゃく)することで、その過剰な神経活動を抑え、血圧を低下させる治療法です。
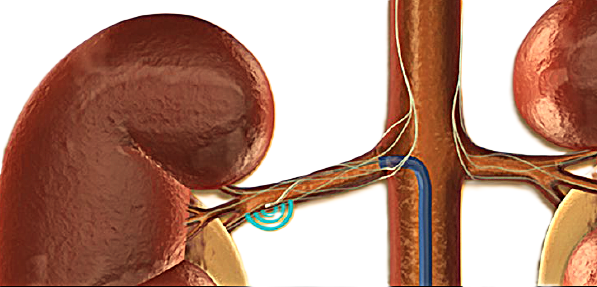
腎臓は血圧調節において重要な役割を担っており、特に腎交感神経の活性化は血圧上昇に深く関与しています。この神経の働きを抑制することで、持続的な降圧効果が期待されます。
薬剤とは異なる仕組みで血圧にアプローチできる点が大きな特徴であり、これまでの生活習慣の改善や薬物療法に加えて検討される、新しい治療選択肢の一つです。
腎デナベーションの歴史と再評価の経緯
腎デナベーションは、2007年に初めて人に対して行われ、2008年頃からヨーロッパで高血圧症の新しい治療として導入されました。当初は「薬に頼らない治療」として大きな期待を集めていました。
しかし、初期の大規模臨床試験であるSYMPLICITY HTN-3試験では、治療から6か月後の血圧低下に明確な差が認められず、その効果に疑問が持たれるようになりました。(https://www.nejm.org/doi/full/10.1056/NEJMoa1402670?utm_source=openevidence)
この背景には、治療のやり方のばらつきがあったことが大きく関係していると考えられています。腎動脈のまわりの神経を焼く際に、十分に全体へ均一な処置が行われていなかった可能性が指摘されています。また、患者さんの選び方や、服用している薬の影響も結果に関係していたと考えられています。
その後、こうした課題を踏まえて治療法は大きく改善されました。複数の電極を備えたカテーテル(多極型カテーテル)の導入や、腎動脈のより末梢までしっかり焼灼を行う方法が取り入れられ、治療手技の標準化が進みました。
さらに、対象となる患者さんの条件や試験方法も見直され、より正確に効果を評価できる研究が行われるようになりました。
その結果、近年の臨床試験では、血圧が実際に下がることがはっきり示されています。SPYRAL HTN-OFF MED試験では、降圧薬を使っていない状態でも、治療後3か月で24時間の収縮期血圧が約4.0 mmHg低下しました。(https://pubmed.ncbi.nlm.nih.gov/32234534)
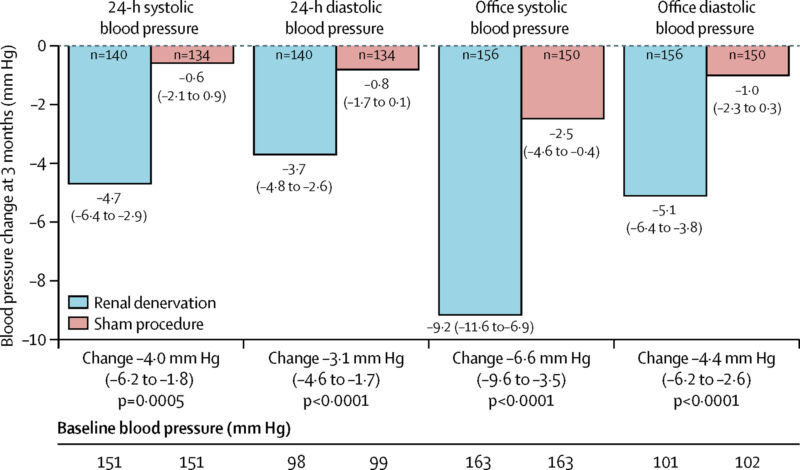
(引用:Lancet. 2020 May 2;395(10234):1444-1451)
また、SPYRAL HTN-ON MED試験では、薬を続けながらでも、6か月後に約7.4 mmHg低下することが確認されています。(https://pubmed.ncbi.nlm.nih.gov/29803589)
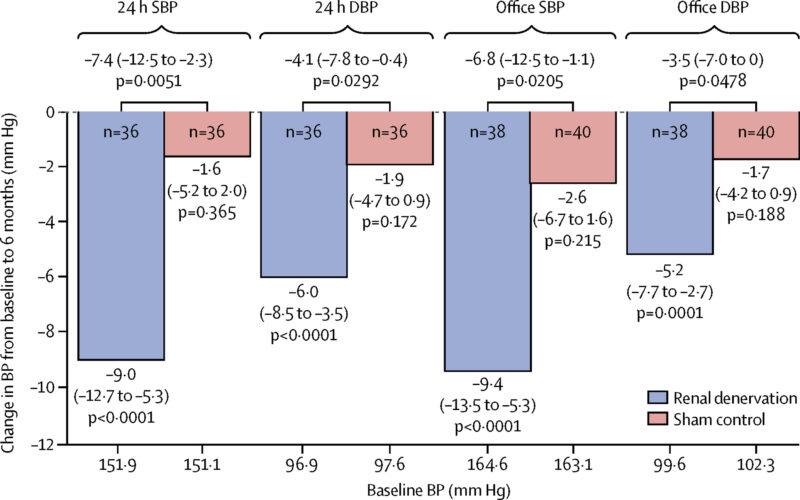
(引用:Lancet. 2018 Jun 9;391(10137):2346-2355)
さらに、超音波デバイスを用いた治療法の研究であるRADIANCE-HTN SOLO試験では、治療後2か月で日中の収縮期血圧が約6.3 mmHg低下しました。(https://pubmed.ncbi.nlm.nih.gov/29803590)
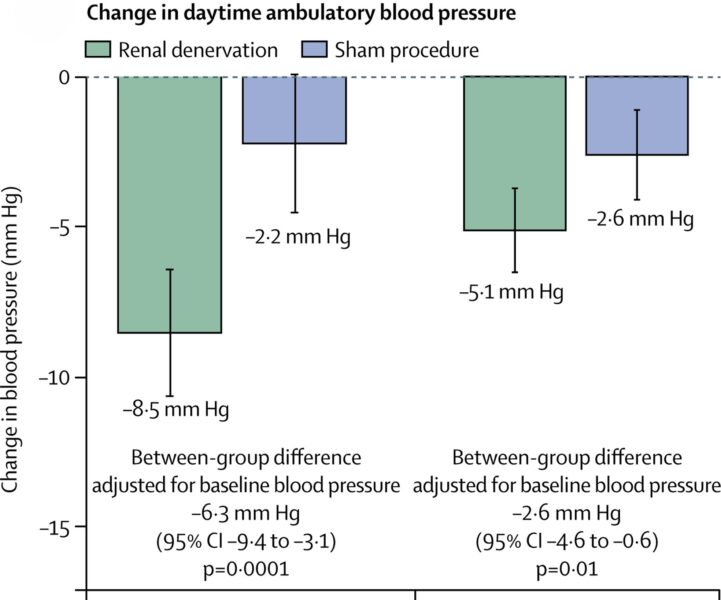
(引用:Lancet. 2018 Jun 9;391(10137):2335-2345)
加えて、利尿薬を含む3種類以上の降圧薬を服用しても血圧が十分に下がらない「治療抵抗性高血圧」の方を対象としたRADIANCE-HTN TRIO試験でも、治療後2か月で日中の収縮期血圧が約5.0 mmHg低下しています。(https://pubmed.ncbi.nlm.nih.gov/34010611)
これらの研究は、プラセボと比較して効果を検証する厳密な方法で行われており、信頼性の高い結果とされています。
こうした結果の積み重ねにより、腎デナベーションは再び有効な治療として評価されるようになりました。現在では世界各国で導入が進み、日本でも機器承認を経て、2026年3月から保険適用となっています。
腎デナベーションの対象となる方・ならない方
腎デナベーションは、すべての高血圧症の方が受けられる治療ではなく、事前に十分な検査と評価を行ったうえで、慎重に適応が判断されます。
主な対象となるのは、生活習慣の改善や複数の降圧薬をきちんと使用しているにもかかわらず、血圧が十分に下がらない「治療抵抗性高血圧」の方です。
具体的には、以下のように血圧が一定以上であることが確認されていることが重要です。
・診察室での血圧が140/90mmHg以上
・24時間血圧(ABPM)で平均130/80mmHg以上、または家庭血圧(早朝・就寝前)が135/85mmHg以上、あるいは夜間血圧が120/70mmHg以上
・利尿薬を含む3種類以上の降圧薬を使用しているにもかかわらず血圧のコントロールが不十分であり、利尿薬以外の降圧薬については原則として最大忍容量で使用していること
一方で、すべての方が対象となるわけではありません。例えば、ホルモン異常などが原因の高血圧(いわゆる二次性高血圧)が疑われる場合や、腎動脈に狭窄がある場合、腎機能が高度に低下している場合(eGFR 40未満)では、この治療は適応外、あるいは慎重な判断が必要となります。
また、妊娠中の方や、血管の形状によってカテーテル治療が難しい場合も対象とはなりません。 このように腎デナベーションは、「血圧が高いからすぐに行う治療」ではなく、本当に薬での治療が難しいのか、ほかに原因がないかを丁寧に確認したうえで、適した患者さんに対して行われる治療です。
治療前に行う検査
腎デナベーションを検討する際には、まず本当に薬物治療でコントロールが難しい高血圧症かどうかを確認することが重要です。
そのため、原発性アルドステロン症などの原因がはっきりしている高血圧(二次性高血圧)が隠れていないかを調べるために、ホルモン検査を行います。あわせて、甲状腺機能や腎機能についても評価します。
さらに、腎動脈の状態を詳しく確認するために、CTやMRIなどの画像検査も実施します。 これらの検査は、治療の適応を判断するためだけでなく、安全に治療を行うためにも欠かせない重要なステップです。
治療の流れと入院の必要性
腎デナベーションは、カテーテルという細い管を用いて行う治療です。通常は太ももの付け根にある動脈(大腿動脈)からカテーテルを挿入し、腎臓の動脈まで進めて治療を行います。
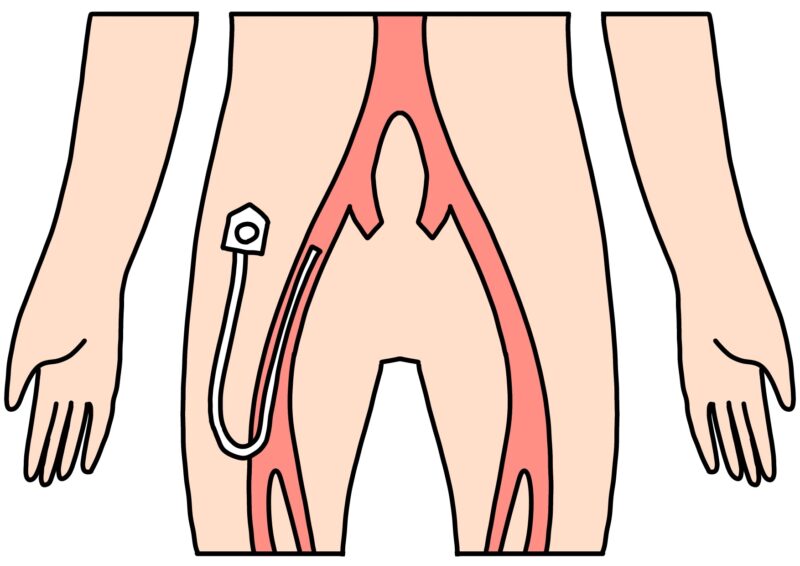
局所麻酔や鎮静を行った状態で、腎動脈の内側からエネルギーを当てて、血圧に関わる神経の働きを弱めます。
体への負担は比較的少ない治療ですが、合併症のリスクの確認や、治療後の血圧の変化をしっかり評価する必要があります。
そのため、外来での日帰りではなく、入院で行うのが一般的です。 入院中は、カテーテルを挿入した部位の状態や血圧の変化を丁寧に観察し、安全性を確認したうえで退院となります。
腎デナベーションのメリットと注意点
腎デナベーションの大きなメリットは、治療が難しい高血圧症でも血圧の改善が期待できる点にあります。
血圧が下がることで、将来的な脳卒中や心筋梗塞などの合併症リスクの低下につながる可能性があります。
また、毎日の服薬が不規則になりがちな方など、服薬アドヒアランスに課題がある場合には、治療の選択肢の一つとして有用と考えられます。
一方で、すべての方に同じような効果が得られるわけではありません。この治療は薬を完全に中止することを目的としたものではなく、主に薬の効果を高めることを目的としています。そのため、治療後も引き続き服薬が必要となるケースがほとんどです。
さらに、長期的な予後に関するデータは現在も蓄積されている段階であり、過度な期待を持つのではなく、治療のメリットと限界を十分に理解したうえで検討することが重要です。
まとめ
腎デナベーションは、2026年3月に保険適用となった新しい高血圧症の治療法であり、特に治療抵抗性高血圧に対する有力な選択肢の一つです。
一方で、すべての方が対象となるわけではなく、適応の判断には専門的かつ丁寧な評価が欠かせません。
「薬を飲んでいるのに血圧が下がらない」「治療方法を見直したい」と感じている方は、現在の治療が適切かどうかを確認することが重要です。
腎デナベーションを検討するかどうかにかかわらず、まずは治療抵抗性高血圧症や二次性高血圧症の可能性を含めた評価を行い、その方に合った治療方針を考えていく必要があります。
高血圧症の原因や治療の基本については、当クリニックの「高血圧症」ページでも詳しく解説していますので、あわせてご参照ください。
当クリニックでは、こうした評価を丁寧に行い、必要に応じて連携している高度医療機関へのご紹介も行っています。
血圧コントロールにお悩みの方は、ぜひ一度ご相談ください。受診をご希望の方は、予約ページよりご予約いただけます。
(文責:中野駅前内科クリニック 糖尿病・内分泌内科 院長・医学博士 大庭健史)

