- 2025年12月7日
- 2025年11月17日
睡眠時無呼吸症候群(SAS)にマンジャロ(ゼップバウンド)は使える?
睡眠時無呼吸症候群(SAS)は、睡眠中に上気道が繰り返し閉塞・狭窄を起こすことで、呼吸が止まったり浅くなったりする病気です。

中等度から重度の場合、日中の強い眠気や集中力の低下をもたらすだけでなく、糖尿病、高血圧症、心房細動、心血管疾患などのリスクを高めることが知られています。
特に肥満との関連が強く、体重増加は睡眠時無呼吸症候群の主要なリスク因子であるため、減量は治療の中心的な柱となります。
このような背景のもと、近年注目されているのが糖尿病治療薬として開発されたマンジャロです。マンジャロは、有効成分チルゼパチドを含むGIP/GLP-1受容体作動薬で、2022年6月7日にアメリカで、2023年4月18日に日本で発売されました。
この薬剤は、小腸上部のK細胞から分泌されるGIP(グルコース依存性インスリン分泌刺激ポリペプチド)と、小腸下部のL細胞から分泌されるGLP-1(グルカゴン様ペプチド-1)の双方に作用し、インスリン分泌を促進します。
天然のGIPを基に設計されており、GIP受容体だけでなくGLP-1受容体にも長時間結合できることから、血糖コントロールの改善に加えて強力な体重減少効果を示すことが特徴です。
さらに、アメリカではマンジャロと同じ成分を含むゼップバウンドが、2024年12月に肥満および中等度〜重度の睡眠時無呼吸症候群に対する治療薬としてFDA(米国食品医薬品局)の承認を受けました。
つまり、日本では保険適用外ですが、アメリカでは睡眠時無呼吸症候群を有する肥満症患者さんに対してゼップパウンドでの薬物治療が可能になったということです。
そこで今回は、保険診療でマンジャロを使用できない日本の睡眠時無呼吸症候群の方が、どのように治療に取り組めばよいのかについてお話ししたいと思います。
(出典:田辺三菱製薬株式会社)
睡眠時無呼吸症候群と肥満・代謝異常の深い関係
睡眠時無呼吸症候群は、肥満によって上気道周囲に脂肪が蓄積し、気道が狭くなることで悪化します。さらに、肥満に伴う慢性炎症やインスリン抵抗性も呼吸の制御に悪影響を与えます。
実際、Sleep AHEAD試験では、約10%の体重減少によって無呼吸・低呼吸(AHI)の頻度が有意に改善し、平均で1時間あたり約9.7回減少したと報告されています。(https://pubmed.ncbi.nlm.nih.gov/32286648)
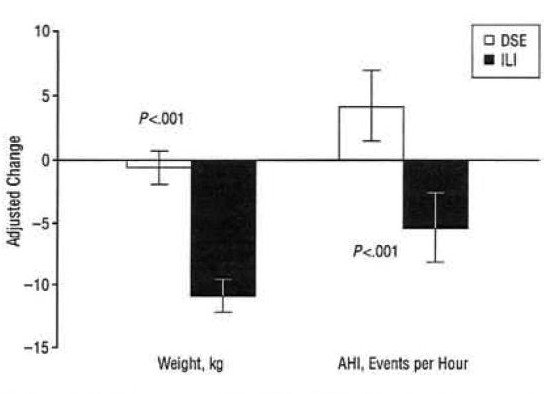
(Arch Intern Med. 2009 28;169(17):1619-26.)
一方で、睡眠時無呼吸症候群そのものが睡眠の質を低下させ、ステロイドホルモン(コルチゾール)分泌の増加や交感神経の活性化を引き起こします。
これにより血糖値が上昇し、高血糖による糖毒性の影響でインスリン抵抗性がさらに悪化します。つまり、睡眠時無呼吸症候群と糖尿病は互いに悪循環を形成しており、どちらか一方を放置すると、もう一方も悪化してしまう関係にあります。
このため、体重減少や代謝の改善は睡眠時無呼吸症候群の治療において極めて重要です。近年では、薬物療法によってこれらの改善を目指す新たなアプローチが注目されており、特にマンジャロ(ゼップバウンド)のような体重減少効果を有する薬剤が期待されています。
マンジャロとゼップバウンドのエビデンス
マンジャロ(ゼップバウンド)は、従来のGLP-1受容体作動薬と比較してもより強い体重減少効果を示すことが知られており、最も高用量(15mg/週)では最大で約20~22%の体重減少が期待されています。
この強力な体重減少作用が睡眠時無呼吸症候群の改善につながるのではないかという仮説のもと、アメリカで大規模臨床試験「SURMOUNT-OSA試験」が実施されました。
この試験では、肥満を有する中等度〜重度の睡眠時無呼吸症候群患者を対象に、マンジャロ(ゼップバウンド)投与群とプラセボ(偽薬)群を比較しました。
その結果、投与52週後にはマンジャロ(ゼップバウンド)群で無呼吸・低呼吸指数(AHI)が平均55〜63%低下し、体重も約18%減少したことが報告されています。(https://www.nejm.org/doi/full/10.1056/NEJMx240005)
さらに、低酸素状態の持続時間や血圧、血糖コントロールにも改善がみられ、睡眠時無呼吸症候群の重症度を全体的に下げる効果が確認されました。
これらの結果を受けて、アメリカではゼップバウンドが「肥満に関連する睡眠時無呼吸症候群の治療薬」として正式に承認されました。
薬物による体重減少を通じて、睡眠時無呼吸症候群の病態そのものを改善できることを示した初めての例といえます。
マンジャロ(ゼップバウンド)を睡眠時無呼吸症候群に使用する「是」と「非」
マンジャロ(ゼップバウンド)を睡眠時無呼吸症候群に使用することには、「是」と「非」それぞれの視点があります。
まず「是」と考えられるのは、睡眠時無呼吸症候群に肥満や2型糖尿病を合併している場合です。マンジャロは強力な体重減少作用を有し、これにより気道の狭窄が軽減し、呼吸イベントの頻度を減らす効果が期待されます。
さらに、体重減少によって糖尿病や高血圧症などの生活習慣病も改善・予防できる可能性があり、一つの治療で複数の利益を得られる点は大きな魅力です。
加えて、同成分薬であるゼップバウンドがアメリカで睡眠時無呼吸症候群に対して正式に承認されており、その有効性に関するエビデンスが蓄積されていることも「是」とする根拠になります。
一方で、「非」と考えられる側面も存在します。日本ではマンジャロ(ゼップバウンド)の使用が睡眠時無呼吸症候群に対しては未承認であり、使用する場合は保険適用外となるため、費用面での負担が大きくなります。
また、消化器症状や胆管炎、膵炎といった副作用のリスクが報告されており、長期的な安全性についても十分なデータが得られていません。
そのため、実臨床での使用にあたっては、安全性と費用対効果の両面から慎重な判断が求められます。
このように、マンジャロ(ゼップバウンド)の使用は明確な利点を有する一方で、現時点では制度的・安全性の課題も残されています。日本での適応拡大や長期データの蓄積が今後の重要な検討課題といえるでしょう。
日本における立場と臨床的な考え方
現在、日本でマンジャロ(ゼップバウンド)が承認されているのは、2型糖尿病および肥満に関連する健康障害を複数有するBMI 27以上の肥満症などに限られています。
睡眠時無呼吸症候群に対する適応はなく、この疾患の治療のみを目的として使用する場合は適応外使用となり、費用は全額自己負担となります。
さらに、有害事象が生じた場合も自己責任となるため、当クリニックではそのような使用は推奨していません。
治療の基本は、あくまでCPAP療法などの標準治療を継続することです。そのうえで、糖尿病治療薬としてマンジャロを選択した結果、二次的に睡眠時無呼吸症候群の症状が改善するという位置づけが現実的といえます。
今後、アメリカで承認されているゼップバウンドが、日本でも認可される可能性があります。日本で適応を有する薬剤として使用できるようになれば、倫理面・安全性の両面からも、それを用いることが望ましい選択となるでしょう。
まとめ
マンジャロ(ゼップバウンド)は、強力な体重減少効果と血糖改善作用を持つ新しい糖尿病治療薬であり、肥満と睡眠時無呼吸症候群が深く関係することを考えれば、理論的には睡眠時無呼吸症候群の改善にも寄与しうる薬です。
アメリカで同成分薬のゼップバウンドが睡眠時無呼吸症候群に対して正式に承認されたことは、科学的根拠に基づく大きな一歩といえます。
しかしながら、日本においては現時点で睡眠時無呼吸症候群に対する保険適応はなく、適応外使用として行うことは推奨できません。
糖尿病を合併している場合には、血糖管理の目的でマンジャロを使用し、その副次的な効果として睡眠時無呼吸症候群の改善が得られる可能性がありますが、保険適応外の目的での使用は避けるべきです。
したがって、糖尿病を合併している睡眠時無呼吸症候群の患者さんではマンジャロを積極的に使用してよいが、睡眠時無呼吸症候群単独の治療目的で保険適応外の使用を行うことは推奨されないというのが現時点での結論です。
ゼップバウンドが日本で承認される日も遠くないかもしれませんが、それまでは標準治療を継続しつつ、科学的根拠に基づいた慎重な判断を心がけることが重要です。
睡眠時無呼吸症候群の診断と治療については、当クリニックのホームページの「睡眠時無呼吸症候群」に詳細を掲載しておりますので、ぜひご覧いただければと思います。
(文責:中野駅前内科クリニック 糖尿病・内分泌内科 院長・医学博士 大庭健史)

