甲状腺とは
甲状腺は、喉ぼとけの直下に位置し、蝶が羽根を広げたような形をしている臓器です。その重さは通常10~20g程度で、右葉と左葉からなり、気管を取り囲むように位置しています。この臓器は、全身の新陳代謝や成長の促進に関与するホルモン(甲状腺ホルモン)を分泌します。
甲状腺疾患について
甲状腺の病気は、一般的に男性よりも女性に多くみられます。結節性甲状腺腫(甲状腺のしこり)や橋本病(慢性甲状腺炎)などの場合、自覚症状がないことも多く、検査を受けることで何らかの甲状腺疾患が見つかることがよくあります。疲れやすさ、むくみやすさ、便秘ぎみ、甲状腺の腫れなどの症状がみられる場合、まずは当クリニックをご受診ください。血液検査や甲状腺エコー検査などを実施し、正確な診断を行います。
橋本病(慢性甲状腺炎)について
橋本病は自己免疫疾患の一種で、甲状腺機能低下症の代表的な病気です。特に女性に多く見られ、成人女性の約3〜10%がこの病気にかかると言われています。ただし、すべての橋本病の患者さんが甲状腺機能低下症になるわけではありません。むしろ、甲状腺の機能が正常な患者さんも多く存在します。橋本病の原因は、自己免疫の異常にあります。免疫細胞であるリンパ球が、誤って自分の甲状腺を破壊し、これが進行すると甲状腺機能低下症になります。
甲状腺機能低下症になると、疲労感、顔や手足のむくみ、寒がり、便秘、体重増加などの症状を認めます。また高齢者の場合は、無気力や疲れやすさなどから物忘れが増え、認知症のように感じられることもあります。下記のような症状がみられたときは、当クリニックまでご相談ください。
なお、橋本病に関する詳しい説明についてはこちらをご覧ください。
橋本病(慢性甲状腺炎)の主な症状
- 寒がり、疲れやすい、動作が鈍い
- 甲状腺腫大、のどの違和感、ボーッとしたような顔つき
- 息切れ、むくみ、心肥大
- 食欲低下、便秘
- 脱力感、筋力低下、肩こり、筋肉の疲れ
- コレステロール上昇、肝障害、貧血
- 月経不順、月経過多 など
橋本病(慢性甲状腺炎)の治療について
甲状腺機能が正常であれば、原則として治療は必要ありません。定期的な血液検査や甲状腺エコー検査による経過観察を行います。甲状腺機能低下症を認める場合には、甲状腺ホルモン剤であるチラーヂンの内服治療を行います。
潜在性甲状腺機能低下症(TSH高値で甲状腺ホルモン値が正常範囲内)の場合は、症状の有無やTSH値、年齢、妊娠の希望などを考慮し、経過観察または少量からのチラーヂン投与を検討します。特に、TSHが10 µU/ml以上の場合や症状を伴う場合、妊娠を希望される方では治療を行うことが多いです。
また、ヨウ素(ヨード)の過剰摂取が疑われる場合は、ヨウ素を含むうがい薬(イソジンなど)の使用を中止し、昆布などヨウ素を多く含む食品の摂取を控えていただく必要があります。昆布が甲状腺に与える影響については、こちらをご覧ください。
バセドウ病について
バセドウ病は、自己免疫疾患のひとつで甲状腺ホルモンが過剰に生成される(甲状腺機能亢進症を起こす)代表的な病気です。通常、甲状腺ホルモンは下垂体前葉ホルモンであるTSHによって制御され、甲状腺内のTSH受容体が刺激されることで分泌されます。しかし、バセドウ病では特殊な抗体がTSH受容体を過剰に刺激し続け、その結果甲状腺ホルモンが分泌されすぎてしまいます。他の甲状腺疾患と同様女性に多い病気で、その比率は男性1:女性4程度とされています。下記のような症状がみられたときには、当クリニックまでご相談ください。
なお、バセドウ病に関する詳しい説明についてはこちらをご覧ください。
バセドウ病の主な症状
- 暑がり、疲れやすい、だるい
- 眼球突出、複視、甲状腺腫大
- イライラ感、落ち着かない、集中力低下、不眠
- 発汗、脱毛、痒み
- コレステロール低下、血糖上昇、血圧上昇、肝障害
- 脱力感、筋力低下、骨粗鬆症、手足の震え
- 動悸、頻脈、心房細動、心不全、むくみ、息切れ など
バセドウ病の治療について
バセドウ病の治療は、まず抗甲状腺薬であるメルカゾールまたはプロパジール(チウラジール)を使用し、血液中の甲状腺ホルモン値を正常に戻すことを目的とします。これらの薬剤は有効な治療法ですが、副作用がみられることがあるため、治療開始後おおむね2か月間は、2週間ごとの通院と血液検査による経過観察が必要です。
副作用として比較的多いものに、皮疹やかゆみがあります。内服開始後およそ2~3週間で出現することが多く、症状が軽度の場合には抗ヒスタミン薬などを併用しながら内服を継続できることもあります。しかし、症状が持続する場合や増悪する場合には、治療薬の変更または中止が必要となります。
また、肝機能障害が起こることがあり、服薬開始後数週間から数か月以内にみられることが多いため、血液検査で慎重に経過を確認します。
さらに頻度はまれですが、体の免疫を担う白血球が著しく減少する無顆粒球症という重篤な副作用が起こることがあります。抗甲状腺薬を服用中に38℃以上の発熱がみられた場合は、無顆粒球症の可能性があるため、速やかに医療機関を受診してください。
抗甲状腺薬による治療が十分な効果を得られない場合や、副作用のため内服継続が困難な場合には、甲状腺専門病院でアイソトープ治療(放射線性ヨウ素内用療法)または手術を行うことがあります。
亜急性甲状腺炎
甲状腺に炎症が生じ、首の下側(甲状腺のある部分)に比較的強い痛みがでる病気です。原因は、ウイルスが関与していると考えられていますが、まだはっきりとしたことは分かっていません。別名「甲状腺のかぜ」とも言われ、甲状腺の細胞が壊れることで、その中にある甲状腺ホルモンが血液中に流出します。
そのため甲状腺ホルモンは一時的に過剰になり、バセドウ病よりは症状が軽めですがイライラ感、動悸、発汗過多などの症状が生じます。血液検査と甲状腺エコー検査で診断し、治療は軽症であればロキソニンで治療することもありますが、多くの場合は甲状腺の炎症を早く抑えるためにステロイドを用います。
甲状腺内の炎症は通常2~3か月程度で落ち着き、それに伴い内服薬も不要となることがほとんどです。上昇していた甲状腺ホルモン値は徐々に低下して正常化しますが、その後、一過性の甲状腺機能低下症をきたすことがあります。多くの場合は自然に回復しますが、なかには改善せず、チラーヂン(甲状腺ホルモン薬)の内服が必要となることもあります。そのため、症状が改善した後も、甲状腺ホルモン値が正常化していることを確認できるまで、定期的な通院と血液検査による経過観察が重要です。
このような症状がみられたときは、当クリニックの内分泌代謝科専門医までご相談ください。また、より詳しい説明についてはこちらをご覧ください。
妊娠と甲状腺機能低下症について
母体の甲状腺ホルモンは胎児の発育に重要な役割を果たしており、甲状腺機能低下症は軽度であっても不妊や流産、早産のリスクと関連する可能性が指摘されています。近年はTSH値を指標に治療が行われていますが、不妊症における軽度の甲状腺機能低下については、妊娠率に差がないとする報告もあり、2024年の米国生殖医学会のガイドラインでは、すべての方に一律で治療を行うことは勧められていません。一方、妊娠中、とくに抗TPO抗体陽性の方では治療が有益とする報告もあります。
当クリニックでは妊娠を考えている方や妊娠中の方を対象に、かかりつけの婦人科の治療方針に沿うことを心掛け、その結果としてTSH 2.5 μIU/mL未満を目標にチラーヂンSを投与することが多いのが現状です。過量投与に注意しながら、個別に治療を行っています。
なお妊娠と甲状腺機能低下症の詳細についてはこちらをご覧ください。
妊娠一過性甲状腺機能亢進症について
妊娠一過性甲状腺機能亢進症とは、妊娠初期に一時的に甲状腺ホルモンが過剰となる状態で、妊婦さんの約0.3%にみられます。特につわりが強い方や、多胎妊娠の場合に起こりやすいとされています。原因は、甲状腺刺激ホルモン(TSH)と似た構造を持つ、胎盤から分泌されるhCG(ヒト絨毛性ゴナドトロピン)が甲状腺を刺激することによるものです。hCGの分泌がピークとなる妊娠7~11週頃に甲状腺機能亢進症がみられますが、その後hCGが低下するため、妊娠14~18週頃には自然に軽快することがほとんどです。多くの場合、治療は不要で経過観察となります。
結節性甲状腺腫(甲状腺のしこり)について
結節性甲状腺腫(甲状腺のしこり)に関して、そのうち9割以上は治療の必要がない良性のもの(主に腺腫様甲状腺腫や甲状腺嚢胞)です。悪性である場合でも、手術や経過観察によって管理できる甲状腺乳頭がんが大部分を占めます。適切な診断と治療を行えば、命に危険が及ぶことはほとんどありません。
当クリニックでは、身体診察(触診)、血液検査、甲状腺エコー検査を実施しています。腫瘤が2cm以上、もしくは1cm以上でかつ甲状腺エコー検査で悪性を疑う所見がある場合、正確な診断のために甲状腺穿刺吸引細胞診が必要です。この検査が必要な場合には、当クリニックから甲状腺専門病院への紹介を行い、詳細な検査を行うこととなります。
甲状腺がんについて
甲状腺がんには、甲状腺乳頭がん、甲状腺濾胞がん、甲状腺髄様がん、甲状腺低分化がん、甲状腺未分化がん、悪性リンパ腫などがあります。甲状腺がんの中で最も一般的なのは甲状腺乳頭がんであり、このタイプは初期(ステージⅠ)であれば術後10年でがんのために亡くなる確率はほぼ0%と、予後はとても良好です。その他の甲状腺がんも比較的予後は良好です。しかし、比較的稀ではありますが、高齢者に見られることが多い甲状腺未分化がんは極めて予後が不良です。そのため、甲状腺のしこり(結節性甲状腺腫)は放置せず、少なくとも1年に1回は甲状腺エコー検査を受けることが重要です。
機能性甲状腺結節
機能性甲状腺結節とは、まれに甲状腺のしこりが甲状腺ホルモンを自律的に過剰産生し、甲状腺機能亢進症を引き起こす疾患です。ほとんどは良性で、以前はプランマー病と呼ばれていました。結節が1つの場合は中毒性単結節性甲状腺腫、複数の場合は中毒性多結節性甲状腺腫と分類され、女性に多く中年以降に発見されることが特徴です。
機能性甲状腺結節の主な症状
症状は、軽度の甲状腺機能亢進症または潜在性甲状腺機能亢進症にとどまることが多く、動悸、手指の震え、体重減少などは軽度であるか、自覚症状がないことが一般的です。一方、高齢者では心房細動や食欲低下などの非典型的な症状をきっかけに発見されることがあります。
機能性甲状腺結節の診断について
診断には、血液検査、甲状腺エコー検査、甲状腺シンチグラフィを行います。シンチグラフィでは、ホルモンを産生する結節に放射性物質が集積し、結節が濃く描出されることが特徴です。
機能性甲状腺結節の治療について
治療は、手術による結節切除またはアイソトープ治療(放射性ヨウ素内用療法)が基本となります。高齢者などで手術リスクが高い場合や、アイソトープ治療を希望されない場合には、メルカゾールなどの抗甲状腺薬による内服治療を行うこともあります。
甲状腺 Q&A
- 結節性甲状腺腫(甲状腺のしこり)がある場合、どのくらいの頻度で甲状腺エコー検査を受けるのが良いですか?
- 結節性甲状腺腺(甲状腺のしこり)は95%以上が良性です。しかしながら、稀に癌を合併したり、大きくなっていくことがあります。そのため、半年〜1年に1回甲状腺エコー検査を受けると良いとされています。
- 結節性甲状腺腫(甲状腺のしこり)を小さくするお薬はありますか?
- 以前は甲状腺ホルモン剤(チラーヂン)による治療が行われていました。ですが、その治療によるデメリットが少なくないことから、現在は甲状腺のしこりを小さくする薬物治療は行わないのが一般的です。
- 橋本病(慢性甲状腺炎)はどのようにして診断されるのですか?
- 血液検査と甲状腺エコー検査で診断します。具体的には、血液検査で甲状腺自己抗体(抗TPO抗体または抗サイログロブリン抗体)を検出し、エコーで自己免疫性甲状腺疾患に矛盾しない所見を認めると診断できます。ちなみに甲状腺ホルモンの値はこの診断には関係ありませんが、治療する上では重要な検査値になります。
- 橋本病からバセドウ病に切り替わることがあるのは本当ですか?
- 橋本病からバセドウ病に、あるいはバセドウ病から橋本病に切り替わることは時折あります。それは、リンパ節にいるヘルパーT細胞のタイプ1型と2型のバランスが変化することで起こります。この時に、甲状腺ホルモンの値は突然大きく変動することがあります。当クリニックでは、内分泌代謝科専門医が症状や検査結果などから適切な診断を行い、治療へと繋げていきます。
- バセドウ病と診断されました。なぜ2週間ごとに通院する必要があるのですか?
- バセドウ病の治療薬であるメルカゾールとプロパジール(チウラジール)には、重篤な副作用(無顆粒球症や肝機能障害など)があり、そのほとんどは治療開始2〜3ヶ月以内に生じます。そのため、治療を開始してから少なくとも2ヶ月は、2週間に1回の通院が必要になります。
- バセドウ病治療中に38℃以上の熱が出ました。どうすればいいですか?
- 治療薬の副作用である「無顆粒球症」の可能性があります。もしも無顆粒球症であった場合、免疫力が著しく低下しているため、重篤な状態に陥る恐れがあります。そのため、たとえ休日や夜間であっても、早急に医療機関を受診して血液検査などを受ける必要があります。
副甲状腺とは
副甲状腺、または上皮小体とも呼ばれる臓器は、甲状腺の裏側に位置し、大きさは小さな米粒程度です。名称に「甲状腺」が含まれていますが、副甲状腺は甲状腺とは異なる機能を担っています。副甲状腺から分泌されるPTH(副甲状腺ホルモン)は、骨や腎臓などに作用し、体内のカルシウム量を調整しています。
原発性副甲状腺機能亢進症
原発性副甲状腺機能亢進症は、何らかの原因によりPTH(副甲状腺ホルモン)が過剰に分泌され、それによって血液中のカルシウム値が上昇します。この結果、骨粗鬆症、尿管結石、および高カルシウム血症による非特異的な症状(頭痛、口渇、胸焼け、食欲不振、嘔気、便秘、多尿、易疲労感、脱力感など)が引き起こされます。
発症頻度は比較的低く、2,000〜5,000人に1人とされており、閉経後の女性に多いとされています。この疾患の原因の多く(80%以上)は良性の腫瘍ですが、約15%には遺伝性疾患である多発性内分泌腺腫症(MEN)に関連する副甲状腺の過形成がみられます。また、まれに副甲状腺癌の疾患も存在し、それぞれの病態に応じた治療法が必要となるため、これらを鑑別することは重要です。
診断については、血液中のカルシウムとPTHが高値であれば原発性副甲状腺機能亢進症を強く疑います。次に、甲状腺は小さい臓器のため超音波検査だけでなく、CTやシンチグラムなどの画像検査も行い診断します。診断された場合、血中カルシウムが11 mg/dL以上や骨粗鬆症などがある場合は手術を行うことが一般的です。
二次性副甲状腺機能亢進症
二次性副甲状腺機能亢進症は、副甲状腺そのものに異常はないものの、慢性腎不全やビタミンD欠乏症などを背景に、PTHが過剰に分泌される疾患です。特に慢性腎臓病の進行に伴って発症する腎性副甲状腺機能亢進症は、透析患者さんに多くみられる重要な合併症です。
腎機能低下によりリンの排泄障害や活性型ビタミンDの産生低下が生じ、低カルシウム血症・高リン血症となることで副甲状腺が持続的に刺激されます。その結果、PTHの過剰分泌が起こり、骨からカルシウムが失われて骨痛、骨折、線維性骨炎などを引き起こします。
治療は、食事療法、リン吸着薬、カルシウム製剤、活性型ビタミンD製剤による内科的治療が基本で、進行例ではカルシウム受容体作動薬を使用します。内科的治療でコントロール不良の場合には、手術療法が検討されます。
三次性副甲状腺機能亢進症
三次性副甲状腺機能亢進症とは、二次性副甲状腺機能亢進症が長期間持続することで、副甲状腺が自律性を獲得し、高カルシウム血症であるにもかかわらず副甲状腺ホルモン(PTH)を過剰に分泌するようになる状態を指します。その結果、骨病変の進行など骨・カルシウム代謝に深刻な影響を及ぼします。治療としては、カルシウム受容体作動薬などによる内科的治療が行われますが、コントロール不良例では副甲状腺摘出術が検討されます。
副甲状腺機能低下症
副甲状腺機能低下症は、副甲状腺手術後を除けば日本では約2,300例程度と比較的稀な疾患で、PTHの分泌低下により低カルシウム血症や高リン血症などになります。
低カルシウム血症が進行すると、しびれやテタニー発作(自分の意図とは無関係に手足の筋肉が痙攣する)などが生じることがあります。また、イライラしたり、情緒が不安定になったりする精神面にも影響が及ぶことがあります。
治療については、カルシウム製剤や活性型ビタミンD製剤などを使用するのが一般的となっています。
偽性副甲状腺機能低下症
偽性副甲状腺機能低下症は、PTHの分泌自体は保たれているにもかかわらず、腎臓や骨などの標的組織がPTHに反応しにくいため、結果として低カルシウム血症や高リン血症を来す疾患です。
本疾患は、肥満、短指趾症、円形顔貌などの身体的特徴を伴うオルブライト遺伝性骨ジストロフィーを合併するIa型と、これらを合併しないIb型に分類されます。
低カルシウム血症が進行すると、しびれやテタニー発作などの症状が出現することがあります。治療は、カルシウム製剤や活性型ビタミンD製剤の投与が基本となります。日本では約1,500人の患者がいると推定されており、指定難病に含まれています。
内分泌疾患について
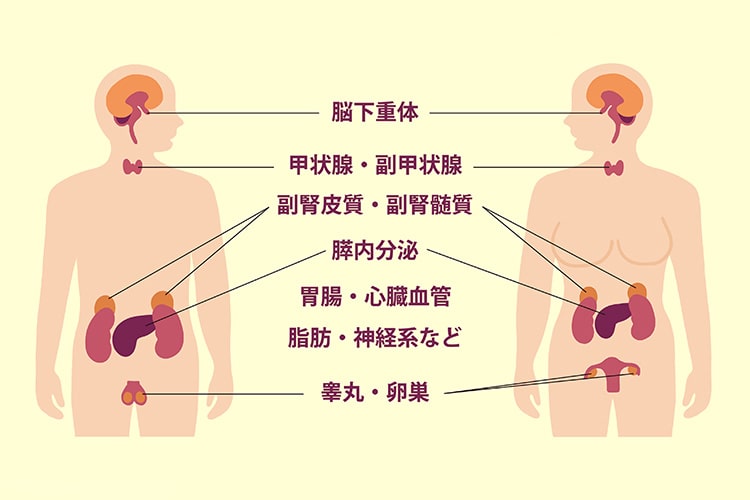
ホルモンは全身の臓器で生成され、体内のさまざまな機能を調節しています。そのため、ホルモンに異常が生じると、多様な体調の変化が見られることがあります。当クリニックでは、ホルモン異常に関連する疾患、いわゆる内分泌疾患を診断し、適切な治療を行っていきます。また、内分泌の異常で二次的に生じやすい病気についても診療いたします。
下垂体疾患について
下垂体疾患とは、下垂体という内分泌器官から分泌されるホルモンが多すぎたり、少なすぎたりして生じる病気です。代表例として「汎下垂体機能低下症」、「先端巨大症」、「プロラクチノーマ」などがあります。
汎下垂体機能低下症
汎下垂体機能低下症は、下垂体前葉ホルモンが複数またはすべてが何らかの理由で十分に分泌できなくなった状態です。分泌が低下して不足したホルモンの種類によって症状は異なってきます。治療としては、症状の原因となっている腫瘍や炎症などを是正した上で、欠乏している下垂体ホルモンの補充を行います。
成人成長ホルモン分泌不全症
成人成長ホルモン分泌不全症は、成人になってから成長ホルモンの分泌が低下し、心身にさまざまな影響を与える疾患です。原因としては、下垂体や視床下部の障害、頭部外傷、脳外科手術や放射線治療、先天性のホルモン異常などが挙げられます。主な症状には、倦怠感や疲労感、集中力や気力の低下、抑うつ、性欲の減退などがあり、さらに筋力や筋肉量の減少、骨の密度低下、内臓脂肪の増加なども見られます。これにより、糖尿病や脂質異常症、脂肪肝、骨粗鬆症といった病気のリスクが高まります。
なお、成人成長ホルモン分泌不全症に関する詳しい説明についてはこちらをご覧ください。
先端巨大症
先端巨大症は、下垂体に成長ホルモンを過剰に分泌する良性腫瘍ができることによって生じます。典型的な症状には、額や鼻、唇、顎が大きくなる、手足など体の先端部分の肥大があります。患者さんによって異なりますが、頭痛、糖尿病、高血圧症、いびき、多汗、関節痛などの症状を伴うことが多いです。一般的な治療方法は、下垂体の腫瘍を取り除く手術となります。なお、腫瘍が大きくて手術が難しい場合や、腫瘍が取り切れず血液中の成長ホルモン値が高いままの場合などには、薬物療法や放射線治療を行っていきます。
プロラクチノーマ
プロラクチノーマは、下垂体にプロラクチンを過剰に分泌する良性腫瘍ができることによって様々な体調変化をきたす病気です。よくみられる症状としては、月経不順、無月経、乳汁漏出などがあります。放置すると、不妊や骨粗鬆症にも繋がります。治療は、原則手術は行わず、カバサール(カベルゴリン)による薬物療法が一般的です。
ACTH単独欠損症
ACTH単独欠損症は、下垂体から分泌されるホルモンのうちACTHのみが低下することで、ステロイドホルモン(副腎皮質ホルモン)の分泌が不足し、副腎不全をきたす疾患です。日本では男性に多く、10万人あたり3.8~7.3人と比較的まれな疾患ですが、診断されずに見逃されていることもあります。原因としては自己免疫の関与が考えられており、橋本病などの自己免疫疾患を合併することも少なくありません。近年では、がん治療に用いられる免疫チェックポイント阻害薬(オプジーボなど)による副作用として発症する例も報告されています。
症状は副腎不全に伴う疲労感や全身倦怠感、筋力低下、体重減少、やせ、食欲不振、嘔吐、下痢、低血糖、低血圧、精神的な落ち込みなど多岐にわたります。治療はコートリルなどの副腎皮質ホルモンによる補充療法が基本で、適切に行えば症状は速やかに改善しますが、多くの場合、生涯にわたる治療が必要となります。
クッシング病
クッシング病は、下垂体にACTHを過剰に分泌する良性腫瘍ができることにより、ステロイドホルモン(副腎皮質ホルモン)が過剰に分泌されることで生じる疾患です。頻度は人口100万人あたり約1.4~3人とまれな病気で、女性:男性=約3~4:1と女性に多いとされています。
主な症状は、満月様顔貌、中心性肥満、体幹に近い上腕や大腿部の筋力・筋量低下、皮膚の菲薄化や皮下出血、腹部の赤色皮膚線条、抑うつなどです。加えて、糖尿病、脂質異常症、高血圧症、骨粗鬆症といった生活習慣病様の合併症や、免疫低下による感染症リスクの増加がみられます。
一般的な治療方法は、下垂体の腫瘍を取り除く手術となります。なお、腫瘍が大きくて手術が難しい場合や、腫瘍が取り切れず血液中のステロイドホルモン値が高いままの場合などには、薬物療法や放射線治療を行っていきます。
中枢性尿崩症
中枢性尿崩症は、下垂体後葉から分泌される抗利尿ホルモン(バソプレシン)が不足することで、腎臓での水分再吸収が十分に行われず、薄い尿が大量に排泄される病気です。本来このホルモンは体内の水分量を調節する役割を担っていますが、不足すると尿を十分に濃縮できなくなり、多尿と体内の水分不足が生じます。
原因は先天性と後天性に分けられますが、多くは後天性で、頭蓋咽頭腫などの脳腫瘍、頭部外傷、脳炎や髄膜炎などの中枢神経感染症、手術、ランゲルハンス細胞組織球症、リンパ球性下垂体炎などが原因となります。
主な症状は口渇、多飲、多尿で、成人では1日に10L以上の尿が出ることもあります。尿は水のように薄く透明で、常に大量の水分を欲する状態になります。水分補給ができない場合には、脱水やショックを起こす危険があります。
診断では、飲水量や尿量の確認、尿浸透圧の低下、血漿浸透圧に比べて抗利尿ホルモンが低値であることなどを総合的に評価します。中枢性尿崩症が疑われる場合には、入院のうえ負荷試験やMRI検査を行い、腎性尿崩症や心因性多飲、糖尿病による多尿などとの鑑別を行います。
治療は不足している抗利尿ホルモンを補うことが基本で、内服もしくは点鼻のデスモプレシン製剤を使用します。適切な治療により、多くの場合症状は良好にコントロール可能です。
副腎疾患について
副腎は、両側の腎臓の上に位置しますが腎臓との直接的な関連性は少なく、様々なホルモンを分泌する臓器です。副腎は、機能的にも発生学的にも全く異なる皮質と髄質で構成されています。皮質ではアルドステロン、コルチゾール、そして副腎アンドロゲン(男性ホルモン)などが産生され、一方で髄質ではカテコラミン(アドレナリンやノルアドレナリンなど)が生成されます。
副腎の過形成や腫瘍が生じることで、原発性アルドステロン症、クッシング症候群、褐色細胞腫などが引き起こされ、逆に副腎の機能が低下することで副腎皮質機能低下症(アジソン病など)が発生します。
原発性アルドステロン症について
副腎の腫瘍や過形成が原因で、アルドステロンというホルモンが過剰に生成されてしまう病気です。アルドステロンが過剰に生成されると、腎臓でナトリウムが再吸収されやすくなり、塩分が体内に貯留します。その結果、血液中に塩分と水分が増加するため、血圧が高くなります。より詳しい説明については、こちらをご覧ください。
褐色細胞腫について
主に副腎髄質にできた腫瘍からカテコラミン(アドレナリン、ノルアドレナリンなど)が過剰分泌をされることにより高血圧になる病気です。この病気では、発作性の血圧上昇、頭痛、動悸、頻脈、発汗過多、不安感、便秘など多様な症状が現れます。注意が必要な点は、この病気を放置すると急激に血圧が上昇する高血圧クリーゼや心筋梗塞に似た発作が起こりやすいことです。早期の発見と適切な治療が重要となります。
クッシング症候群について
クッシング症候群は、ステロイドホルモン(副腎皮質ホルモン)が過剰に分泌されることで生じる疾患です。その原因としては、副腎皮質からの過剰なホルモン分泌や、長期間にわたる多量のステロイド薬の使用などが挙げられます。ステロイドホルモンが多く分泌される疾患は主に以下の3つに分類されます。
クッシング症候群における原因別の症状と重症度
クッシング症候群の症状や重症度は、原因となる病型によって異なります。異所性ACTH症候群では病勢が強く、急速に重症化することが多い一方、クッシング病や副腎性クッシング症候群では病勢が比較的軽く、典型的な症状を欠く軽症例がみられることがあります。
典型的な症状としては、満月様顔貌、中心性肥満、体幹に近い上腕や大腿部の筋力・筋量低下、皮膚の菲薄化や皮下出血、腹部の赤色皮膚線条、抑うつなどが挙げられます。さらに、糖尿病、脂質異常症、高血圧症、骨粗鬆症といった生活習慣病のリスクが高まるほか、免疫力の低下により感染症を起こしやすくなります。
クッシング症候群の治療
治療は、原因となる病型や病勢の程度に応じて選択されます。クッシング病では下垂体腫瘍の外科的摘出が第一選択であり、副腎性クッシング症候群では副腎腫瘍の切除が行われます。異所性ACTH症候群では、ACTHを産生する原因腫瘍の治療が中心となります。
一方、病勢が弱く自覚症状に乏しいサブクリニカルクッシング症候群では、直ちに手術を行わず、合併する糖尿病、高血圧症、骨粗鬆症などの管理を行いながら、ホルモン値や臨床経過を慎重に経過観察することが多いです。
手術が困難な場合や十分な効果が得られない場合には、コルチゾール産生を抑制する薬物療法や、状況に応じて放射線療法が検討されます。
クッシング症候群の分類
- クッシング病:下垂体腫瘍によって産生されるACTHが副腎皮質を過剰に刺激することで引き起こされる疾患です。これらの腫瘍の大部分は良性であり、治療法としては手術が基本的な選択肢となります。
- 副腎性クッシング症候群:副腎皮質が自律的にステロイドホルモンを過剰に分泌することによって引き起こされます。この疾患の原因としては、副腎の過形成や良性腫瘍が主に関与し、まれに副腎癌があります。
- 異所性ACTH症候群:下垂体と副腎以外の場所にできる腫瘍(癌も含む)がACTHを過剰に産生されることによって生じる疾患です。この疾患には肺のカルチノイドや小細胞がんなどが多く、他に胸腺腫や膵癌などもあります。
副腎癌
副腎癌は、副腎皮質から発生する非常にまれながんで、発症頻度は年間100万人あたり約1~2人と報告されています。初期には自覚症状に乏しく、発見時には腫瘍が大きくなっている場合が少なくありません。進行すると、腹痛や腹部膨満感などの局所症状に加え、ホルモン過剰分泌による高血圧、血糖値の上昇、肥満、筋力低下などの症状がみられることがあります。診断には血液検査によるホルモン評価やCT・MRIなどの画像検査が用いられ、DHEA-Sは腫瘍マーカーとして有用な場合があります。治療の基本は外科的切除であり、手術が困難な場合にはミトタンによる薬物療法が検討されます。
副腎皮質機能低下症について
副腎皮質から分泌されるコルチゾールなどのステロイドホルモンが欠乏した状態を指します。これにより、疲労感、全身倦怠感、筋力低下、体重減少、やせ、食欲不振、嘔吐、下痢、低血糖、低血圧、精神的な落ち込みなど、さまざまな症状が現れます。
副腎皮質機能低下症は、原因となる部位によって以下の2つのタイプに分類されます。
- 原発性副腎皮質機能低下症:副腎皮質自体の病変によるもので、その原因としては自己免疫性副腎皮質炎(特発性アジソン病)が最も多いです。他には結核などの感染症や悪性腫瘍の副腎転移などがあります。
- 続発性副腎皮質機能低下症:視床下部から分泌されるCRHまたは下垂体前葉から分泌されるACTHの分泌低下によるものです。その中で最も多い原因は、ステロイドの長期投与によって起こる医原性です。他には結核などの感染症や悪性腫瘍の副腎転移、視床下部または下垂体の腫瘍、下垂体炎などがあります。
治療の基本は、不足しているステロイドホルモンを補うホルモン補充療法です。通常はコートリルなどのステロイド薬を内服し、生理的な分泌量に近づけるよう調整します。原発性の場合には、必要に応じてアルドステロン作用を補う治療を併用します。
特に発熱や手術、外傷、感染症などの強いストレス時には、ステロイド薬の一時的な増量(シックデイルール)が重要で、適切な対応を怠ると命に関わる「副腎クリーゼ」を起こす可能性があります。そのため、専門医の管理下での継続的な治療に加え、患者さん自身が病気と薬の調整方法を理解し、日常的に自己管理を行うことが不可欠です。
副腎疲労症候群という概念について
副腎疲労症候群は、1990年代にアメリカのジェームズ・L・ウイルソンによって提唱された考え方で、主に質問票や唾液検査など用いて評価される概念です。しかし、血液検査などでステロイドホルモンを客観的に評価するものではなく、医学的に確立した疾患とは言えません。2016年に発表された系統的レビューでも科学的根拠は認められず、世界の内分泌学会は一貫してその存在を否定しています。体調不良への配慮は大切ですが、副腎疲労症候群としてのステロイド治療は不適切であり注意が必要です。
なお副腎疲労症候群という概念の詳細についてはこちらをご覧ください。
